|
Resumen
La hiperplasia epitelial focal o enfermedad de Heck es una afección poco frecuente de la mucosa oral producida por la asociación entre el
virus de papiloma humano subtipos 13 y 32, y un factor genético predisponente.
Se presenta en indígenas americanos, afecta a ambos sexos y a edades tempranas. Clínicamente se caracteriza por la ocurrencia de múltiples pápulas circunscriptas o nódulos en la cavidad oral, especialmente en la mucosa labial, yugal y lingual. La evolución es variable y la transformación maligna es posible, pero excepcional.
Debido a una falta de actualización en la literatura nacional realizamos una revisión de los casos clínicos que fueron vistos en el consultorio de estomatología.
Palabras clave
Hiperplasia Epitelial Focal - Enfermedad de Heck - Virus de Papiloma Humano
Introducción
En la República Argentina, la enfermedad de Heck o Hiperplasia Epitelial Focal, tiene mayor frecuencia de presentación en la zona del norte (Salta, Jujuy), siendo inusual en la consulta dermatológica regular del resto del país. Desde el Profesor Grinspan con la primera publicación de esta patología, hasta la última de Fiandrino en el ańo 2000, se han publicado 6 artículos. La mayoría de los casos extranjeros reportados son de Odontología, debido a ello no se cuenta con una real estadística de la frecuencia de presentación en nuestra especialidad.
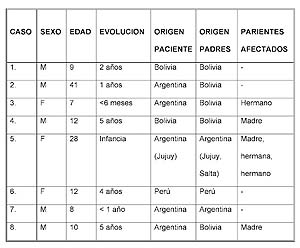
Luego de la revisión nos encontramos con los siguientes datos:
|
|
|
Tabla I. Principales datos encontrados. |
Entre las principales características clínicas encontramos lesiones ubicadas en semimucosa y mucosa labial, lengua, papulosas de superficie lisa, algunas con aspecto verrugoso, de diferentes tamańos, asintomáticas.
Discusión
Historia
La HEF es una patología que fue descrita por primera vez en indios de Nueva México por Archard, Heck y Stanley en 1965, pero se han encontraron publicaciones con anterioridad a esa fecha.
En 1956 Estrada, de Venezuela, realizó un reporte en nińos indígenas colombianos de Caramanta que presentaban estas lesiones orales; más tarde reportó lesiones parecidas en indios Katios del Chocó.
Heck en 1961 ya la había observado en un pequeńo pueblo navajo, por ello el proceso es conocido también como “enfermedad de Heck”. Cordero (1961) y Reyes (1962), ambos de Guatemala, comunicaron que la misma entidad se encontraba en la población indígena de su país y las llamó verrugas de la cavidad oral.
Algunos ańos más tarde, en 1964, Soneira y Fonseca, también venezolanos, durante la revisión de 160 indios de la región de Tokuko, encontraron lesiones pápulo-nodulares en 54 de ellos, en 14 de las cuales se pudo hacer correlación con biopsia. Basados en estos datos realizaron la primera descripción clínica, histológica y de citología exfoliativa, proponiendo además la posible etiología viral. Este hecho determinó que algunos autores sugirieran reemplazar el epónimo de enfermedad de Heck por enfermedad de Soneira-Fonseca-Heck. (1)
Existe un reporte de Stern en 1922 publicado en la literatura dermatológica que reporta lesiones parecidas en los tejidos blandos intrabucales (verrugas). En el artículo de Praetorius-Clausen menciona que en 1894 Helms describió lesiones similares en esquimales de Groenlandia. Desconocedores de que los primeros reportes se habían realizado en la literatura de Latinoamérica y probablemente en la europea, Archard, Witkop y Niswander publicaron en una revista de habla inglesa varios casos encontrados en diferentes etnias americanas y la llamaron hiperplasia epitelial focal.
El estudio más reciente lo realizaron Carlos y Sedano, quienes analizaron 110 casos guatemaltecos y propusieron el nombre de hiperplasia epitelial multifocal por papilomavirus. Actualmente existe la tendencia en América Latina de llamar a esta enfermedad hiperplasia multifocal del epitelio. (1, 3, 10, 11)
Etiopatogenia
La HEF es una enfermedad benigna y autolimitada, de etiología aún no determinada, que incluye varios factores. Se consideran elementos indispensables para su génesis:
1) Predisposición genética
Es fundamental para el desarrollo de HEF. En una serie de 22 pacientes con HEF se analizaron los haplotipos HLA (antígeno de histocompatibilidad) y se encontró una frecuencia bastante elevada de HLA-DR4, por lo que se concluye que este tipo de HLA le confiere una especial susceptibilidad a padecer esta enfermedad. La mayor parte de los pacientes presentaban por lo menos uno de los familiares cercanos con lesiones parecidas, lo que hizo que algunos autores sugirieran que se trataba de una enfermedad de carácter hereditario con herencia autosómica recesiva asociada a un HLA-DR4 (DRB1*0404). (1,5)
No existe asociación entre variables como relaciones sexuales, lactancia materna, compartir el cepillo de dientes o utensilios, y la aparición de lesiones de HEF, por lo que este dato favorecería más aún el carácter hereditario de la entidad.
2) Tipo de HPV
Se atribuye al HPV la formación de las lesiones en la HEF. Este dato es corroborado por estudios inmunohistoquímicos, de hibridización in-situ, inmunoblotting y reacción en cadena de la polimerasa (P.C.R.), todos ellos de gran sensibilidad y especificidad. El tipo viral predominante es el 13, seguido del 32, se encuentran en casi el 90% de esta dermatosis y no se los han encontrado en otras zonas que no sean la mucosa oral. Son considerados como patognomónicos de HEF en individuos predispuestos genéticamente. (3)
Algunos autores seńalan también la presencia de otros HPV que pueden dar reacciones cruzadas, como el 1, 6, 11, 16 y 18. (2, 4)
3) Factores epiteliales locales
La irritación producida por mala oclusión dentaria, costumbre de masticar tabaco o betel y la deficiencia de vitamina K se han implicado como factores favorecedores, como así también la calidad de vida (pobreza, mala higiene, malnutrición y hacinamiento), las que influirían en el estado inmunológico del huésped. Bergenholtz seńala que las lesiones de la HEF son reacciones alérgicas a amalgamas dentales o a fenómenos de galvanismo y que desaparecen cuando se elimina la causa. Este hecho no está probado.
4) Estado inmunológico
Es probable que en los casos de HEF exista una anomalía inmunológica específica para los HPV productores de la enfermedad. El hecho de que la mayor población afectada sea la infantil no tiene una explicación concreta, si bien es posible que el menor desarrollo inmunológico en los nińos esté relacionado con la aparición de las lesiones, y el posterior desarrollo del mismo sea el responsable del paulatino desvanecimiento hasta casi su desaparición en la vida adulta.
Se han descrito casos en pacientes portadores de inmunodeficiencia humana, los que siguen una evolución clínica similar a los observados en los inmunocompetentes y se asocian a los mismos HPV; aun esta por aclarar si la aparición de hiperplasia epitelial focal es por la inmunodeficiencia o por la mayor tendencia a las infecciones por HPV, en especial el subtipo 32. (11, 13)
Tam menciona un paciente con glomerulonefritis crónica, medicado con ciclofosfamida, azatioprina y prednisona durante un ańo que desarrolló la enfermedad, así como la posible relación con enfermedades autoinmunes, como la colitis ulcerosa y la artritis reumatoide que habían tomado fenilbutazona y estrógenos conjugados.
Archard seńala que 4 de 6 pacientes tuvieron una ingesta previa de sulfamidas. (16)
Epidemiología
Desde las primeras observaciones de la patología en indígenas se han publicado casos de HEF en América del Norte, América Central (Puerto Rico, El Salvador, República Dominicana), América del Sur, esquimales de Groenlandia, Irak, pueblos nativos nórdicos, alemanes, suecos, israelitas, turcos y egipcios. (1)
En América del Sur la HEF predomina en el Amazonas de Perú (donde la llaman “molleja”), Venezuela, Colombia, Bolivia, Brasil y Paraguay. En Argentina las zonas con más frecuencia de presentación corresponden a las provincias de Salta y Jujuy. (1, 2)
En los esquimales de Groenlandia, Canadá y en los sudafricanos existe una prevalencia de 3.5-36%, mientras que en los caucásicos tiene una incidencia de 0.11%. (1, 3)
Si bien afecta a ambos sexos algunos sugieren que existe predominancia femenina en relación 4:1.
El grupo etário más afectado es el infantil (menores de 18 ańos), aunque las lesiones pueden verse en mayores de 30 ańos, sobre todo en pacientes esquimales. (3)
Las razas más afectadas en orden de frecuencia son la negra, la blanca, la amarilla y la mestiza; en ésta última el porcentaje está disminuyendo.(8, 11)
Clínica
Las lesiones de la HEF se localizan, en orden decreciente, en mucosa del labio inferior, mucosa del labio superior, comisuras labiales, retrocomisuras, y en menor frecuencia encía, cara ventral y bordes de lengua, mucosa yugal y gingiva. No suelen encontrarse en el piso de la boca y el paladar. (1, 3, 8, 11)
Las lesiones se caracterizan por ser pápulas o nódulos, únicos o múltiples, redondeados u ovales, apenas sobreelevados, circunscriptos, de superficie lisa plana o algo convexa, en ocasiones ligeramente granulomatosa o poliédrica, que le confiere a la mucosa el aspecto de empedrado. Pueden agruparse, agminarse o formar placas de límites bien definidos, ligeramente blanquecinas o del color de la mucosa normal (raramente pueden ser moteadas). Su tamańo individual es de 2 - 10 mm hasta 2-3cm. Tienen consistencia blanda, crecimiento lento y son asintomáticas (con leve sensación de anormalidad al rozarla con la lengua). Una característica propia de estas pápulas es la resiliencia: cuando se estira la mucosa la lesión desaparece, y al disminuir la tensión se hace nuevamente visible.
No se encuentra compromiso en otras mucosas ni en piel. (17)
Histopatología
En el examen histológico con hematoxilina-eosina la vista panorámica da el aspecto de una pápula y a veces de un papiloma.
Se observa capa córnea con hiperparaqueratosis, acantosis y papilomatosis marcada, con anastomosis de los cuerpos interpapilares por puentes transversales. Los queratinocitos del estrato espinoso y córneo se presentan elongados y con indentaciones. Por raspado se observó iguales lesiones, más otras células anucleadas, amarillas, como así también células con halo perinuclear y otras binucleadas.1
Existe degeneración hidrópica de la capa basal, hecho de valor ya que no se ve en las verrugas comunes. Pueden encontrarse células con citoplasma claro, núcleo picnótico o ausente (coilocito), ubicados principalmente en capas superiores del epitelio, que generalmente se observan en forma casi constante. (3)
En el corion puede verse un leve infiltrado linfocitario, vasodilatación y ausencia de cuerpos de inclusión. Se ha descripto hiperplasia ductal con retención salival secundaria.
Los estudios de microscopía electrónica son poco sensibles para demostrar la presencia del HPV. En los casos positivos se observan inclusiones nucleares de partículas virales de 45 a 50 nm de diámetro, dispuestas en forma aislada o en grupos de más de 100 dentro del núcleo. Se han descrito casos en los que se observaba una degeneración nuclear, parecida a mitosis, importante para el diagnóstico. Recientemente se detectó el HPV 13 y 32 en casi el 90% de estas dermatosis y nunca fueron hallados fuera de la cavidad oral, si bien fueron encontrados en otras dermatosis orales. Son considerados como patognomónicos de la HEF en individuos predispuestos genéticamente. (3)
Según la experiencia de varios autores, los nińos que al momento de examinarlos por primera vez no presentan lesiones múltiples, las desarrollarán a las pocas semanas o meses después, por lo tanto los adultos demostrarán varias lesiones. Por lo expuesto, estos autores sugieren el cambio de nombre a hiperplasia multifocal del epitelio, ya que al aplicar este nombre tiene la ventaja de que se describe la principal característica clínica (la presencia de lesiones múltiples) y el principal hallazgo microscópico (la hiperplasia epitelial).
Diagnóstico
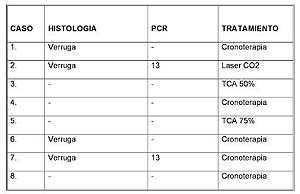
El diagnóstico se realiza con la sospecha clínica, la confirmación histológica y la detección y tipificación del HPV (detección de genoma por P.C.R. y tipificación viral por restricción enzimática). (1, 7)
Diagnósticos Diferenciales
Los diagnósticos diferenciales se realizan con afecciones mucosas producidas por el HPV, como verrugas vulgares y condilomas acuminados. Otras dermatosis son los fibromas, neurofibromas, enfermedad de Cowden, nevos epiteliales, hiperplasia fibromatosa por irritación protética, y lesiones debidas a traumatismo relacionado con abuso infantil. Ver tabla. (1, 3, 7, 8, 11)
1.- Los auténticos papilomas en general no son múltiples, con alteraciones histológicas conectivas, y no son virales.
2.- Las verrugas vulgares y el condiloma acuminado tienen aspecto de una cresta de gallo. Son vegetaciones o verrugosidades, con ortoqueratosis semiológica en la histología.
3.- Los nevos epiteliales son parecidos clínica e histológicamente, sin presencia de inclusiones virales, afectándose principalmente los labios.
6.- La hiperplasia fibromatosa por irritación protética da lesiones hiperplásicas en tejidos blandos, con aspecto de hojas de libro plegadas.
7.- En el síndrome de Cowden se agregan a las lesiones hamartomatosas, múltiples malformaciones orgánicas, tales como carcinoma de mama, tiroides y de endometrio.
Evolución y Pronóstico
La evolución de la enfermedad es variable. Algunas lesiones pueden regresar espontáneamente, otras progresan o se mantienen inalterables en el curso de meses o ańos. En general son lesiones benignas, crónicas y autolimitadas, con una remisión espontánea. La transformación maligna y la recurrencia luego de la desaparición espontánea o por terapéutica son sumamente infrecuentes, y se asocian a inmunosupresión, especialmente en los casos de positividad para HIV, encontrándose HPV subtipo 32. (11, 15)
Tratamiento
Se han utilizado diferentes terapéuticas, con resultados variados.
1. Monoterapia tópica:
- Vitamina A ácida al 0.05-0.1% en orabase
- Interferón beta crema
- Acido tricloroacético al 35-50% en una o más sesiones
- Podofilino al 25%
- Imiquimod
2. Monoterapia sistémica.
- Retinoides
- Intereferón alfa 2a intralesional
3. Tratamientos combinados
- Acido tricloroacético 50% + electrofulguración
- Láser de CO2 + interferón alfa 2b (3x3 millones UI/sem). Generalmente, a los 3-4 meses de tratamiento las lesiones se aplanan y los resultados son satisfactorios.(7, 18)
4. Tratamientos no invasivos
- Criocirugía
- Electrocoagulación
- Láser de CO2
5. Otros
- La resección quirúrgica se indica en los casos que se presentan en zonas de traumatismos.
- Cronoterapia: se debe recordar que al ser una enfermedad benigna y autolimitada tal vez sea el tratamiento más efectivo hasta la involución espontánea de las lesiones.
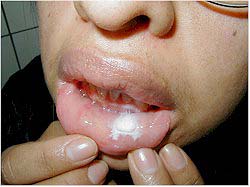 |
Fig.3 Tratamiento con TCA 75%.
|
 |
|
CONCLUSIONES
El reconocimiento de esta entidad evita el diagnóstico erróneo de condiloma acuminado, con la consiguiente sospecha de abuso sexual en caso de nińos, o enfermedad venérea si se trata de adultos. El aspecto de las lesiones de HEF se confunde con estas lesiones virales, por lo que se debe solicitar la detección y tipificación de HPV por PCR, dado que el estudio histológico informa el hallazgo de inclusiones virales, sin aclarar el subtipo en cuestión (HPV 13).
Debemos recordar el hallazgo de HEF principalmente en indígenas americanos y en nativos de nuestras zonas de Salta y Jujuy, al igual que los nacidos en Argentina hijos de padres de las áreas afectadas (Bolivia, Perú, etc.).
Dada la posibilidad espontánea de remisión de HEF hay que recordar que los pasos terapéuticos no deben exceder la ansiedad planteada por el paciente, aplicando el tratamiento acorde a cada momento, incluyendo entre ellos la cronoterapia.
Con referencia a nuestro paciente, se realizó a su pedido una sesión de láser en la lesión de mayor tamańo, observándose leve mejoría de la misma. Las demás lesiones se mantuvieron asintomáticas y no requirieron tratamiento.
Bibliografía
1. Grinspan D. Enfermedades de la Boca. Semiología, Patología, Clínica y Terapéutica. Tomo III, cap. XXXII-E, pág. 1803-08. Ed. Mundi, 1976.
2. Williamson Al y col. The use of the polymerase chain reaction for the detection of human papillomavirus type 13. J Virol Methods 1991, 31:57-65.
3. Pizzi N y col. Hiperplasia epitelial focal. Rev Arg Derm 1995. 76:76-79.
4. Schwenger JU y col. Oral focal epithelial hyperplasia. Any risk of confusion with oral condylomas? Ugeskr Laeger 2002 Sep 9; 164(37):4287-90.
5. Podayachee A y col. Human papillomavirus (HPV) DNA in focal epithelial hyperplasia by in situ hybridization. J Oral Pathol Med 1991 May;20(5):210-4
6. Marvan E y col. Focal epithelial hyperplasia in an HIV positive man: an illustrated case and review of the literature Aust Dent J 1998 Oct; 43(5):305-10.
7. Steinhoff M, Metze D, Stockfleth E, Lugar TA. Successful topical treatment of local epithelial hyperplasia (Heck’s disease) with interferon-beta. Br J Dermatol 2001; 144:1067-9.
8. Pueyo S, Máximo JA. Dermatología Infantil en la Clínica Pediátrica: Virosis cutáneas. Pueyo S. 1Ş edición 1999. Editorial Copyright. 125 – 139.
9. Gallagher G. Biología y Patología de la Mucosa Oral. Fitzpatrick y col. Dermatología en Medicina General. Buenos Aires Editorial Panamericana 2001; 114: 1380-1389.
10. Leonardo Y y col. Hiperplasia epitelial focal (un estudio retrospectivo de su comportamiento en los últimos seis ańos, en la República Dominicana 1990- 1995). Rev. Dominicana Derm1996. 23(1-2).
11. Ledesma Montes C, Vega Memije E, García Ortiz M, Cardiel Nieves M, Juárez Luna C. Hiperplasia epitelial multifocal. Reporte de nueve casos. Med Oral Pat Oral Cir Bucal 2005;10(5):394-401.
12. Delgado Y, Torrelo A, Colmenero I, Zambrano A. Hiperplasia epitelial focal. Actas Dermosifilogr 2005; 96(10):697-699.
13. González Pérez LV, Gaviria A, Sanclemente G, Tyring S y col. Papilomavirus humano en pacientes con hiperplasia epitelial focal. Rev Asoc Colomb Dermatol 2002; 10(3):1006-1008.
14. Fiandrino MJ, Bonete MC, Frontini MV, Asial RA y col. Hiperplasia epitelial focal: estudio clínico patológico. Dermatol Argent 2000;6(1):41-43.
15. Papa MB, Consigli JE, Maldonado SM, Chappuis JM. Hiperpplasia epitelial focal. Rev Arg Dermatol 1998; 79:1551-57.
16. Gotlib N, Barros MB, Raimondo NA. Hiperplasia epitelial focal. Rev Argent Dermatol 1982; 63: 59-63.
17. Pietropaolo N, Cabrera HN, Rava M, Bruzone R y col. Inclusiones virales en la hiperplasia epitelial focal. Sinonimia: enfermedad de Heck; Enfermedad de Sonería-Fonseca-Heck. Rev Argent Dermatol 1981; 62:331-337.
18. Akyol A, Anadolu R, Andolu Y, Ekmekci P, Gauregey E, Akay N. Multifocal papillomavirus epithelial hyperplasia: successful treatment with CO2 laser therapy combined with interferon alpha-2b. Int J Dermatol 2003 Sep;42(9):733 -735.
19. Niebrügge B, Villers E, Gerlach K, Franke I, Gollnick H. Demonstration of HPV 24 in long-standing Heck’s disease with malignant transformation. Eur J Dermatol 1999 Sep; 9(6):477-479.
20. Stengel F, Zapata F. Láser de anhídrido carbónico (CO2) en dermatología. Nuestra experiencia. Arch Argent Dermatol. 53:195-205, 2003.
|
